当院が目指す理想の脳卒中予防治療
「脳卒中」は、がん・心臓病に次いで日本人の死因第3位の病気です。命を取り留めても後遺症が残ることが多く、脳卒中の予防やリハビリは現代社会のテーマの一つです。当院は、薬を投与するのみでなく、整形外科医と脳神経内科医が連携することで、投薬を最小限に留めて「脳卒中の予防と発症後のリハビリ」を行なっています。さらに医療とフィットネスの融合により、理想の予防医療を目指しています。
- ●頭が痛い・頭が重い・もやもやする。
- ●めまい・ふらつき・耳鳴りがする。
- ●舌がまめらない・うまく話せない。
- ●むせる・飲み込みが悪い。
- ●肩・首・背中・腰がこる・痛い。
- ●手足が痛い・しびれる・力が入らない。
- ●よく物忘れをする。
- ●今までできていたことができなくなった。
家族に脳卒中になった人がいて心配という方もご相談ください。
脳卒中になった人の3人に1人は家族歴があるとされています。

脳卒中を予防するために大切なことは
- ❶脳血管病変の現状を正しく評価する
- ❷なぜそのような血管病変が生じたか原因を明らかにする
- ❸「生活習慣病」及び「合併する心血管病」のコントロールを上手に行う
- ❹抗血栓薬(血液さらさらの薬)は必要最小限に適切に使用する
上記①〜④の内、脳外科医が得意とするのは①。一方、脳卒中内科医は、薬剤の使用と選択に関しては内科医に一日の長があり、①に加えて、②〜④も得意としています。
近年、生活習慣病薬・抗血栓薬は種類が増えて多様化し、高血圧や糖尿病の治療においても、ただ血圧や血糖を正常化すればよいということではなく、個々の病態にあわせて脳卒中発症予防の立場から望ましい薬を正しく選択する必要があります。抗血栓薬や生活習慣病薬は一旦飲み始めると一生飲まなければならないというわけではありません。加齢や生活習慣、環境によっても生活習慣病の病態は変化する上、体内における薬物の代謝も変化するため、必要に応じて薬剤変更や用量調整を行うことが大切です。漫然と同一薬を継続しないように注意しなければなりません。
現在の医療の問題点のひとつは、医療の細分化により、生活習慣病は内科、心疾患は循環器内科、脳卒中は脳外科などと、複数の病院から薬が処方される結果、薬の重複を招きやすいことです。薬剤相互作用・副作用などを考慮して、重複する薬を減らし、できるだけ必要最小限の服薬にするためにも、内服薬剤について精通している脳卒中内科医が生活習慣病をコントロールして脳卒中・認知症を予防する役割は益々高まっています。❶脳梗塞
脳梗塞が発症した場合、外科的治療が必要なケースは10%以下と思われます。むしろ、速やかな病因究明、適切な再発予防治療が不可欠となり、その結果、内科的治療が90%を占めます。脳梗塞診療をどの診療科が担っているかについては地域差が大きいのですが、福岡においては内科医が脳梗塞診療を担当する病院がほとんどで、脳卒中診療の先進地域と言えます。
❷脳出血
脳外科医が行う血腫除去手術などの外科的手術が必要となるケースは、10%〜20%以下で、実際には脳出血が生じても内科的治療のみで済む事が多く、内科医が担当する病院も少なくありません。
❸くも膜下出血
外科的処置が必要になることが多いため、脳外科医が診療にあたることがほとんどです。当院はオープン型のMRIを完備しています。
当院のMRIはオープン型なので圧迫感がなく、閉所恐怖症の方や小さなお子様も安心して検査を受けて頂くことができます。頭痛、めまい、脳卒中などの他、認知症の診断などにも活用されます。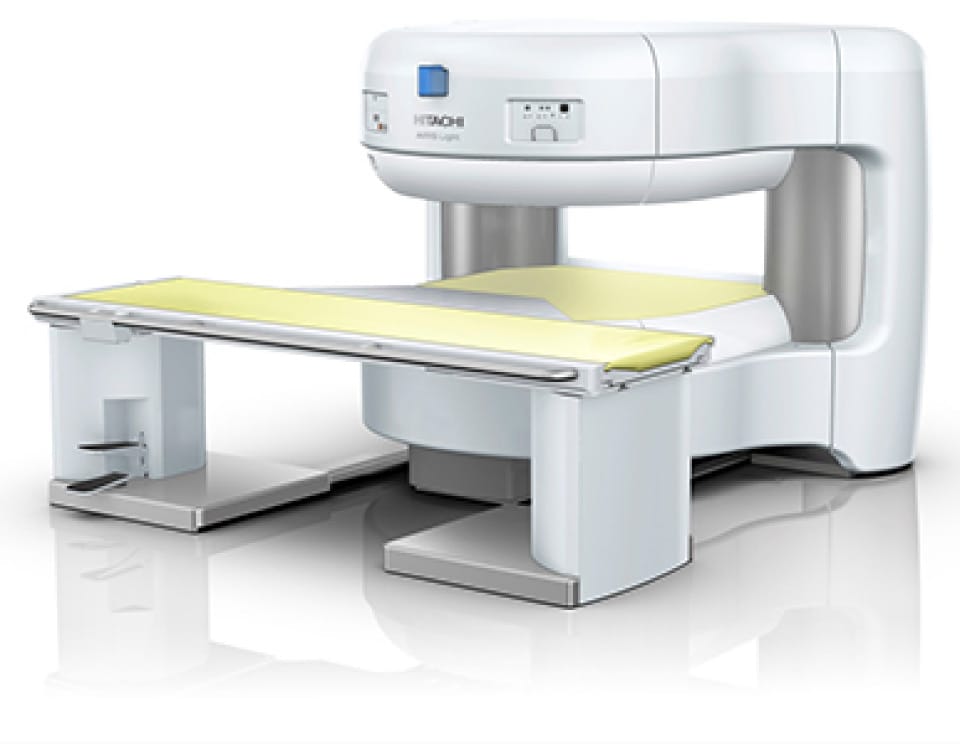
2015年1月、厚生労働省により、「2025年の認知症患者は、現状の約1.5倍となる700万人を超える」との推計が発表されました。これに認知症の前段階である軽度認知障害MCI患者数を加えると、約1,300万人となり、65歳以上の3人に1人が認知症患者とその予備軍といえることになりそうです。
認知症の大半となる「脳血管性認知症」と「アルツハイマー型認知症」。
❶脳血管性認知症の治療
脳血管性認知症は、脳梗塞(のうこうそく)などの脳の血管が詰まったり破れたりすることによって起こります。そのため、脳内の血流がスムーズになるように整え、血栓ができにくくすることに軸足をおいて、高血圧、糖尿病、高脂血症などの生活習慣病を管理する必要があります。
❷アルツハイマー型認知症の治療
塩酸ドネペジルなど抗コリンエステラーゼ阻害薬が認知症の進行予防に有効とされています。活性酸素を抑える働きを持つ抗酸化物質がアルツハイマーの原因の一つであるβアミロイドの蓄積を防ぐこともわかってきました。
❶適度な運動(1日30分程度の定期的な運動)
これをすれば認知症を発症しない、と言いきれるものはありませんが、「脳に適度な刺激を与えて働きを活発にすること」や「適度な運動」は、認知症の発症や進行を遅らせることが明らかになっています。週1回まとめて長時間の運動を行うよりも、1日30分でもいいので毎日疲労が溜まらない程度に気持ち良く身体を動かすことがポイントです。ウォーキングなどの有酸素運動と筋力トレーニングをバランス良く行いましょう。
❷野菜・果物を多めにしたバランスの良い食事
高血圧、糖尿病、高脂血症を防ぐためには、塩分の多い食事や糖質・脂質・コレステロールの多い食事を偏って摂り過ぎず、バランスの取れた食生活を心がけることが重要です。また、現代人は慢性的なビタミン不足と言われています。抗酸化物質であるビタミンCやビタミンEを豊富に含んだ野菜や果物を積極的に摂りましょう。







